La tendinopatía afecta a menudo a los tendones de Aquiles y rotuliano. Las lesiones de estos tendones pueden afectar severamente a las actividades deportivas, recreativas y de la vida diaria. En las dos últimas décadas, los ejercicios excéntricos se han convertido en la principal intervención conservadora para tratar las tendinopatías de Aquiles y rotuliana. Los ejercicios excéntricos pueden no ser efectivos para todos los pacientes afectados por tendinopatías (atletas y no atletas). Es posible que en los atletas la carga que genera el trabajo excéntrico sobre el músculo y el tendón sea insuficiente. Un programa de rehabilitación que tenga por objetivo aumentar la tolerancia del tendón a la carga debe, obviamente, incluir ejercicios de fuerza, pero también debe incluir ejercicios de velocidad y ejercicios que aumenten la capacidad de almacenar y liberar energía. Este artículo muestra un protocolo de rehabilitación para las tendinopatías de Aquiles y rotuliana. Consiste en ejercicios simples y prácticos diseñados para incorporar carga progresiva al tendón: mediante trabajo isométrico, fuerza, fuerza funcional, velocidad y ejercicios pliométricos que aumenten la capacidad de almacenar y liberar energía del tendón. Este trabajo es el primer paso para diseñar un ensayo clínico aleatorizado y multicéntrico que permita evaluar su eficacia.
Achilles and patellar tendons are commonly affected by tendinopathy. Injury to these tendons can severely impact upon sports, recreational and everyday activities. Eccentric musculotendinous loading has become the dominant conservative intervention strategy for Achilles and patellar tendinopathy over the last two decades. Eccentric loading involves isolated, slow lengthening muscle contractions. Systematic reviews have evaluated the evidence for eccentric muscle loading in Achilles and patellar tendinopathy, concluding that outcomes are promising but high-quality evidence is lacking. Eccentric loading may not be effective for all patients (athletes and non-athletes) affected by tendinopathy. It is possible that in athletes, eccentric work is an inadequate load on the muscle and tendon. A rehabilitation program aiming to increase tendon load tolerance must obviously include strength exercises, but should also add speed and energy storage and release. The aim of this paper is to document a rehabilitation protocol for Achilles and patellar tendinopathy. It consists of simple and pragmatic exercises designed to incorporate progressive load to the tendon: isometric work, strength, functional strength, speed and jumping exercises to adapt the tendon to the ability to store and release energy. This article would be the first step for an upcoming multicentre randomized controlled trial to investigate its efficacy.
Antecedentes
Los tendones de Aquiles y rotuliano se ven comúnmente afectados por la tendinopatía, que es una lesión por sobreuso caracterizada por un dolor localizado en el tendón con carga y disfunción1-3.
Entendemos la tendinopatía como un dolor y disfunción no relacionados con la patología, y sabiendo que no existe una conexión directa entre la estructura, el dolor y la disfunción, se cuestiona una clasificación basada en su estructura. La interacción entre estructura, dolor y función no se ha entendido del todo. Se pueden encontrar regiones del tendón que se hallan en diferentes etapas al mismo tiempo. La presentación clínica es un híbrido de patologías reactivas y degenerativas en que la parte estructuralmente «normal» (en las modalidades de imagen regulares) tiene una respuesta reactiva, y hay una parte degenerativa silenciosa del tendón, mecánica y estructuralmente incapaz de transmitir carga de tracción, y esto conduce a sobrecargar la parte normal del tendón. El dolor del tendón se relaciona parcialmente con la función, con la tendinopatía, con la disminución de la fuerza muscular y con el control motor que, al mismo tiempo, reduce su función. En este contexto la función se refiere a la capacidad del músculo de producir la fuerza adecuada para que el tendón pueda acumular y liberar energía para los movimientos deportivos. Sin embargo, se pueden encontrar cambios funcionales cuando existe una patología estructural, independiente del dolor4.
Las tendinopatías de Aquiles y rotuliana son comunes entre los atletas, y la tendinopatía de Aquiles también puede afectar a las personas sedentarias. La lesión de estos tendones puede afectar severamente a las actividades deportivas, recreativas y de la vida cotidiana1-3. La prevalencia de la tendinopatía rotuliana es mayor en deportes caracterizados por altas demandas de velocidad y potencia de los extensores de la pierna (es decir, voleibol y baloncesto)5. En la población general, la incidencia de tendinopatía de Aquiles es de 1,85 por 1.000. En la población adulta (21-60 años), la incidencia es de 2,35 por 1.000. En el 35% de los casos se registró una relación con la actividad deportiva6.
La tendinopatía se asocia comúnmente con la patología del tendón. Las características patológicas del tendón incluyen celularidad alterada (aumentada o disminuida), ruptura en la matriz extracelular (acumulación de sustancia fundamental, colágeno desorganizado, crecimiento interno neurovascular)7. Los tenocitos endocrinos y las terminaciones nerviosas liberan sustancias bioquímicas que se cree que tienen un papel en el dolor del tendón (por ejemplo, la sustancia P)8.
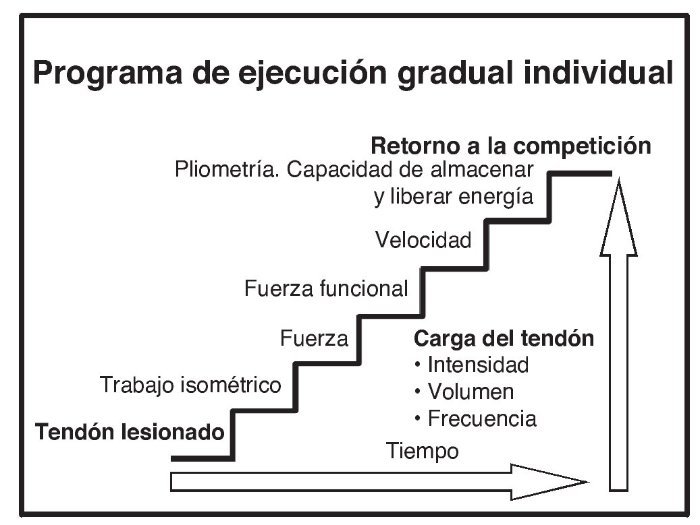
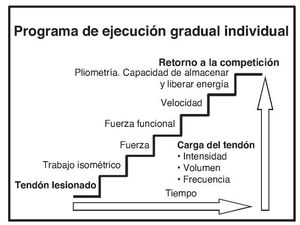
La carga musculotendinosa excéntrica se ha convertido en la estrategia de intervención conservadora dominante en la tendinopatía de Aquiles y rotuliana en las últimas dos décadas. La carga excéntrica implica contracciones musculares aisladas, lentas y prolongadas. Las revisiones sistemáticas han evaluado la evidencia de la carga muscular excéntrica en la tendinopatía de Aquiles9-13 y la rotuliana14-15, concluyendo que los resultados son prometedores, pero se carece de evidencia de alta calidad16. La carga excéntrica puede no ser efectiva para todos los pacientes (atletas y no atletas) afectados de tendinopatía17. Es posible que el trabajo excéntrico sea una carga inadecuada para el músculo y el tendón de los deportistas. Un programa de rehabilitación destinado a aumentar la tolerancia a la carga del tendón obviamente debe incluir ejercicios de fuerza, pero también debería añadir ejercicios de velocidad, almacenamiento y liberación de energía18. El objetivo de este artículo es documentar un protocolo de rehabilitación para la tendinopatía de Aquiles y rotuliana. Consiste en ejercicios simples y prácticos diseñados para incorporar una carga progresiva al tendón: trabajo isométrico, fuerza, fuerza funcional, y ejercicios de velocidad y saltos para adaptar el tendón a la capacidad de almacenar y liberar energía (fig. 1). Este artículo podría ser el primer paso para un próximo ensayo clínico aleatorizado multicéntrico que investigara su eficacia.
Figura 1. Programa para incorporar la carga progresiva al tendón.
El desarrollo de un plan de rehabilitación para todo individuo con tendinopatía requiere un razonamiento clínico complejo que se refiera al diagnóstico anatomopatológico y a los requerimientos funcionales de la persona. La tendinopatía y la posterior rehabilitación variarán considerablemente según el lugar de la patología (es decir, insercional o insercional media), la etapa de la tendinopatía, la evaluación funcional, el nivel de condición física de la persona, los problemas que contribuyen a la cadena cinética, las comorbilidades y las presentaciones concurrentes19.
La literatura científica sugiere que la patogénesis de la tendinopatía de Aquiles es heterogénea. Se han identificado varios factores de riesgo e interacciones entre ellos. Tanto los factores extrínsecos (por ejemplo, el sobreuso) como los intrínsecos pueden predisponer a la lesión20-22. Estos incluyen niveles de lípidos, genes, trastornos metabólicos, edad, producción de citoquinas circulantes y locales, género, biomecánica y composición corporal23. Es crucial tener una visión holística del paciente y evaluar los factores de riesgo21,24. También es importante tener en cuenta la cantidad total de carga del tendón, tanto en el trabajo como en el deporte25. Comprender y abordar estos factores puede mejorar los resultados.
La literatura sobre la rehabilitación de la tendinopatía sugiere que el tratamiento más importante es la carga apropiada26. El modelo de continuum de la tendinopatía27 proporciona una base razonada para enfocar la rehabilitación en función de la presentación clínica en curso.
Cada componente del programa de rehabilitación, en particular la carga, debe gestionarse en relación con la naturaleza, la velocidad y la magnitud de las fuerzas aplicadas a la unidad músculo/tendón/hueso, con el fin de alcanzar los objetivos de la fase de gestión concreta sin causar exacerbación del estado patológico o dolor. La prescripción de ejercicio puede apuntar a la reorganización de la matriz y a la síntesis de colágeno28, reducir la actividad de los tenocitos, afectar la compliancia del tendón29,30 o tener un efecto analgésico31. Si bien a veces se considera que la reorganización de la matriz y la integridad mejorada del colágeno son los objetivos del proceso de rehabilitación, el cambio estructural mensurable no se correlaciona necesariamente con el resultado terapéutico32. Existe evidencia razonable para refutar el cambio estructural observable como una explicación de los beneficios del trabajo excéntrico en la tendinopatía33. La prescripción de ejercicio puede ejercer efectos terapéuticos positivos a través de otros mecanismos, como el cambio de las propiedades mecánicas del tendón, la fuerza funcional, la inervación, la vascularización o la percepción del dolor.
Un diagnóstico preciso es esencial, las pruebas de imagen diagnóstica son útiles, pero lo que realmente es importante es una buena valoración clínica. En base al modelo de continuum, necesitamos ubicar el escenario en que se encuentra la patología del tendón: tendinopatía reactiva, tendón deteriorado, tendinopatía degenerativa o reactiva sobre degenerativa. La gestión de la carga es el patrón de oro del tratamiento en todas las fases. Una gestión temprana de la carga en un tendón reactivo puede mantenerle en los primeros estadios de la patología del tendón y limitar su progresión.
Puntos clave para planificar y gestionar la progresión de la carga del tendón
Mejora del dolor y entrenamiento equilibrado
1. El dolor inhibe al deportista del uso de la capacidad elástica (almacenamiento y liberación de energía) del tendón, lo que compromete su función y el rendimiento18.
2. Un volumen de entrenamiento excesivo o un entrenamiento demasiado intenso que compromete a la función elástica de los tendones puede inducir una sobrecarga del tendón y son factores importantes en el inicio de la tendinopatía deportiva.
3. El entrenamiento repetido combinado con períodos de descanso demasiado cortos puede dar lugar a una degradación de la malla de la matriz y conducir a una lesión por sobreuso26.
4. La gestión de la tendinopatía durante la temporada en torno al manejo de la carga incluye estrategias para controlar el dolor, tanto para reducir las cargas agravantes como para introducir otras para aliviar el dolor18.
5. Hasta ahora no se ha demostrado que ningún medicamento o tratamiento inyectable altere las propiedades del tejido; solo la carga del tendón puede estimular su remodelación18.
6. La única opción en los fallos recurrentes para acomodar la carga deportiva es un programa integral de rehabilitación que puede aumentar la capacidad de absorción de la carga del tendón18.
7. Las cargas que reducen el dolor deben introducirse lo antes posible. La carga que disminuye el dolor mantendrá un estímulo de carga en el tendón crítico para mantener la función celular y la integridad de la matriz18.
8. En los tendones dolorosos (reactivos y reactivos sobre degenerativos), la contracción isométrica con cierta carga disminuye el dolor durante varias horas18. Estas cargas se pueden repetir varias veces al día, manteniendo de 40 a 60 s, 4 a 5 veces, para reducir el dolor y mantener cierta capacidad muscular y la carga del tendón18. En tendones muy reactivos y dolorosos pueden estar indicados ejercicios bilaterales, manteniendo durante un tiempo más corto y menos repeticiones por día18. La literatura apoya el uso del trabajo isométrico en condiciones dolorosas; la contracción muscular isométrica extenuante sostenida recluta mecanismos de inhibición descendente segmentarios y/o extrasegmentarios. El reclutamiento de inhibición descendente da como resultado hipoalgesia mecánica y aumento del umbral del dolor18. Aunque no existe un patrón de oro para la rehabilitación de la tendinopatía34, las pautas (protocolos de progresión) descritas en este artículo coinciden con los estándares que otros autores han presentado y discutido previamente18,34,35. Durante las sesiones de entrenamiento de fuerza los pacientes pueden usar metrónomos o aplicaciones de móvil que proporcionan un mejor control del número de repeticiones de cada ejercicio. Incluir estos estímulos externos ha demostrado que maximiza los efectos del entrenamiento y previene las recaídas34-36, y deben ser tenidos en cuenta.
9. Las cargas de moderadas a pesadas con máquinas de pesas lentas rara vez causan dolor18. Estos ejercicios deben completarse desde el centro hacia el interior de la unidad musculotendinosa para reducir la compresión en la inserción del tendón18.
Medición de la respuesta del tendón a la carga
10. Para controlar el dolor del tendón deben utilizarse test de estimulación y métodos de puntuación objetiva. Como el cuestionario VISA proporciona puntuaciones sustanciales sobre el dolor durante la actividad de alto nivel, no son sensibles los cambios a corto plazo y se utilizan mejor mes a mes. El comportamiento del dolor al día siguiente de la carga es el test de respuesta a la carga crítica. El atleta puede supervisar la respuesta del tendón a las cargas de entrenamiento completando un test de carga simple todos los días en un momento similar (evítese temprano por la mañana, excepto en el aquíleo, en que el dolor y la rigidez matutinos pueden ser una buena guía para la progresión)18.
11. Tal vez lo que importa es la magnitud de la respuesta del tendón estructural a una carga, ya que esto parece que ocurre antes que surja o cambie el dolor. Un instrumento que pudiera cuantificar la respuesta del tendón a la carga significaría un gran avance en el manejo de la tendinopatía18.
Prevención de la rotura del tendón. Evidencia para cambiar la estructura del tendón: entrenamiento aeróbico, síntesis de colágeno y tiempo de descanso
12. Kannus y Józsa37 examinaron, desde una perspectiva histológica, 891 tendones rotos espontáneamente y encontraron que 864 (97%) tenían cambios degenerativos. Si existe degeneración y sobrecarga del tendón durante un período prolongado, todo el tendón puede volverse degenerativo y puede fallar por completo38,39. La principal prevención de la rotura del tendón de Aquiles consiste en evitar estos cambios patológicos40,41. Por tanto, además de mejorar el dolor y la tolerancia a la carga de la capacidad funcional, debemos mantener o mejorar la estructura del tendón para evitar su rotura27.
13. La carga mecánica parece inducir cambios en la morfología macroscópica, las propiedades mecánicas y los parámetros bioquímicos del tejido del tendón42. Parece que tanto el ejercicio intenso como el regular aumentan la síntesis de colágeno humano (Langberg et al.43-45, Miller et al.46), lo que sugiere que el tejido del tendón humano es metabólicamente más activo en respuesta a la actividad de lo que se creía anteriormente47. El ejercicio intenso aumenta la formación de colágeno tipo I durante el proceso de recuperación, lo que sugiere que la carga física intensa conduce a algún tipo de adaptación48. Al ejercicio intenso en humanos le sigue un aumento de la síntesis y degradación del colágeno. Durante las primeras 24-36 h esta respuesta evidencia una pérdida de la matriz del colágeno, pero a ello le sigue una síntesis de la malla del colágeno de 36 a 72 h después del ejercicio26. En consecuencia, se observa una mayor síntesis de colágeno como parte de la respuesta de adaptación del tendón a la carga mecánica42, aunque no se ha demostrado la integración del nuevo colágeno en la matriz. El propéptido COOH-terminal de colágeno de tipo I (PICP) es un indicador de la síntesis de colágeno tipo I. El PICP disminuyó inicialmente después del ejercicio y se detectó un aumento en este marcador de síntesis 72 h después del ejercicio48. En humanos sanos, tanto la síntesis como la degradación aumentaron tras 4 semanas de entrenamiento físico, mientras que después de 11 semanas solo la síntesis de colágeno, y no la degradación del colágeno, se elevó crónicamente48.
La idea de que el tendón puede hipertrofiarse en respuesta a la carga mecánica sugiere que existe una formación de la red de tejido conectivo47. Tanto la carga a largo plazo (años) como a un relativo corto plazo (meses) inducen la hipertrofia del tendón. El grado de hipertrofia es bastante pequeño y ocurre solo en ciertas regiones del tendón42. Sin embargo, esto parece ser cierto solo en los jóvenes, ya que la renovación del colágeno después de los 17 años es limitada (Heinemeier y Kjaer)42.
14. Las personas que se entrenan regularmente tienen una mayor área de la sección transversal del tendón de Aquiles que otras personas de su misma edad (Magnusson y Kjaer49; Kongsgaard et al.50), lo que refleja indirectamente una hipertrofia específica de la región en respuesta a una carga prolongada47, posiblemente durante la carga en el adolescente cuando el tendón puede adaptarse estructuralmente a la carga.
15. La potencial adaptación específica de la región para correr parece que es mucho mayor en los hombres que en las mujeres. La capacidad del tendón para adaptarse a la carga regular se atenúa en las mujeres47.
16. Se observa un aumento similar en la síntesis de colágeno que es independiente del volumen de ejercicio (repeticiones), lo que sugiere que hay un efecto techo en la síntesis del colágeno26.
17. El hecho de que la expresión pro colágeno se regule de la misma manera en el tendón, independientemente del tipo de contracción muscular (excéntrica, isométrica o concéntrica), confirma la idea de que la respuesta de síntesis de proteína de colágeno está regulada por la deformación de los fibroblastos26.
18. Respecto a las propiedades mecánicas del tendón, generalmente se observa un aumento de su rigidez en respuesta a grandes volúmenes de carga42.
Integración de los efectos estructurales del ejercicio en la rehabilitación
19. Los estudios sugieren que la carga apropiada durante la rehabilitación de la tendinopatía es el método de tratamiento más importante19. La prescripción de ejercicio puede apuntar a la reorganización de la matriz y síntesis de colágeno, reducir la actividad de los tenocitos, a la compliancia del tendón o tener un efecto analgésico19. La forma en que la absorción de energía se distribuye a lo largo de la cadena cinética es importante y cada tendinopatía requiere un enfoque holístico en términos de rehabilitación15. Cada componente del programa de rehabilitación, en particular la carga, debe manejarse en relación con la naturaleza, la velocidad y la magnitud de las fuerzas aplicadas a la unidad músculo/tendón/hueso con el fin de alcanzar los objetivos de la etapa de manejo particular (tabla 1), sin causar una exacerbación del estado patológico o dolor. Al planificar una estrategia de rehabilitación es crucial encontrar un enfoque que aborde la reeducación de la función muscular en lugar de considerar el tendón como una unidad aislada. Mientras que el estímulo temprano de la unidad musculotendinosa se centra especialmente en la activación del músculo isométrico, que puede incluir estimulación muscular, la mayoría de programas recomiendan la progresión a cargas más altas guiadas por la presentación de síntomas19. La progresión, además de la fuerza aislada e hipertrofia temprana, requiere un acondicionamiento funcional de la unidad musculotendinosa, ajustar la carga del tendón mediante un trabajo excéntrico más rápido antes de iniciar la reeducación específica de habilidades, como los aterrizajes, antes de iniciar retos específicos del deporte, tales como esprintar y recortar19. La consideración de los efectos corticales del ejercicio en la corteza motora es crítica.
Efecto de la carga sobre el tendón. Objetivos según puntos clave
1. Eliminar la causa de la tendinopatía reactiva o reactiva sobre degenerativa (generalmente carga no acostumbrada).
2. Reducir el dolor a través de la reducción de cargas elevadas.
3. Introducción de cargas isométricas que reducen el dolor en etapas tempranas.
4. Adaptar el volumen de entrenamiento y los períodos de descanso a la cantidad que el tendón puede controlar con seguridad en ese momento.
5. Aumentar la capacidad de la carga del tendón hasta lo requerido por la persona, mejorando las propiedades estructurales y/o mecánicas del tendón.
6. Al final de la progresión, el deportista debería ser capaz de utilizar la capacidad elástica del tendón y haber recuperado la función de la cadena cinética adecuada al rendimiento.
Métodos para alcanzar el objetivo según el punto clave
1. La gestión de la carga (reducciones) elimina la causa de la tendinopatía reactiva o reactiva sobre degenerativa23. La clave de la intervención clínica es la evaluación y la modificación de la intensidad, de la duración, de la frecuencia y del tipo de carga23. Parece que la intensidad es la característica más importante; por lo tanto, este es el primer factor que deberíamos modificar eliminando los picos de intensidad (es decir, esprints, series, Fartlek, cambios rápidos de dirección, saltos explosivos). La frecuencia es un valor muy flexible que podemos usar para adaptar la carga (más o menos horas de descanso entre los entrenamientos dependiendo del nivel de dolor del día siguiente). Parece que el volumen es la característica menos agresiva si hay suficiente tiempo de descanso entre entrenamientos; por lo tanto, en las primeras etapas podemos mantener el volumen de entrenamiento y cambiar su intensidad y frecuencia. Si el dolor aumenta al día siguiente del entrenamiento, debemos evaluar si la persona debe mantener un entrenamiento regular o debemos adaptarle su entrenamiento. A veces, el deportista puede necesitar un abordaje distinto al del resto del grupo (días alternos, medio recorrido, trabajo específico…). El cambio en el valor de la escala de dolor numérico (Numeric Pain Scale [NPS]) el día después del entrenamiento nos indica si la carga es tolerada. NPS diaria: NPS no debe aumentar en el test de carga el día después del entrenamiento.
2. Los ejercicios isométricos reducen el dolor en la fase inicial de la rehabilitación o cuando se dirige un deportista durante la temporada. Los isométricos deben ser intensos (hasta un 70% de contracción isométrica voluntaria máxima) para la unidad musculotendinosa y mantenerse durante un tiempo prolongado (por encima de los 45 s)51,52.
3. La forma en que el tendón responde al volumen de entrenamiento y a los períodos de descanso indica si la cantidad de carga está dentro de los límites de la carga que el tendón puede manejar con seguridad. Durante las primeras etapas de la rehabilitación, las cargas de almacenamiento de alta energía no deben repetirse antes de las 48 h. Adaptar el entrenamiento según el NPS observado al día siguiente: si el NPS aumenta, observar 72 h de descanso entre entrenamientos; si el NPS no aumenta, mantener 48 h de descanso entre entrenamientos; si el NPS disminuye, es posible aumentar la frecuencia o la intensidad del entrenamiento de alta carga.
4. Para aumentar la capacidad de carga del tendón por encima de la requerida por la persona, mejorando tanto las propiedades estructurales como las mecánicas del tendón, debemos aumentar la capacidad de absorción de carga de la unidad musculotendinosa y la cadena cinética, mediante la carga progresiva. Las propiedades mecánicas del tendón, incluida la compliancia, mejoran más adelante en la rehabilitación al volver a entrenar los aterrizajes, correr, cambiar el ritmo o la dirección, saltos (cargas de almacenamiento de energía). Los ejercicios excéntricos incorporados a todas las cargas propuestas en este trabajo parece que son la mejor manera de estimular la remodelación del tejido.
5. El objetivo final es que el deportista pueda usar la capacidad elástica del tendón y haya recuperado la función de la cadena cinética adecuada al rendimiento. Ejercicios funcionales y ejercicios técnicos individuales que implican altas cargas a velocidad máxima para aplicar fuerza elevada y alcanzar velocidad alta, máxima expresión de fuerza en deportes en que los tendones tienen que mostrar su capacidad de almacenar y liberar energía de forma funcional y asintomática.
Efecto de la supervisión: dosificación de la carga y manejo del dolor según el nivel de dolor de la escala de dolor numérico al día siguiente del entrenamiento
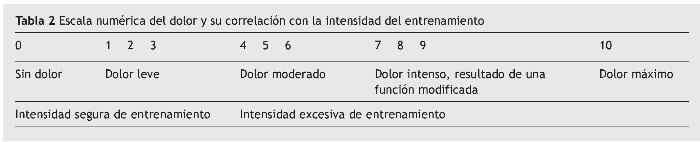
Escala numerada de 0 a 10, donde 0 significa falta de dolor y 10 el nivel más alto de dolor imaginable. El paciente elige el nivel que mejor se adapta a sus síntomas, sabiendo que 7 significa un dolor exagerado que da como resultado una función modificada. Es esencial correlacionar el dolor durante el entrenamiento con el cambio de carga en el test de carga del día siguiente (tabla 2).
Ejercicios de progresión
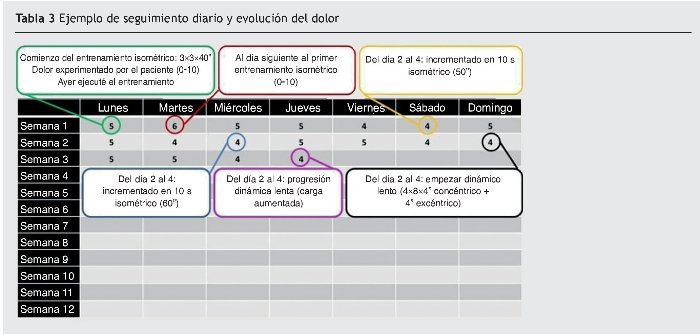
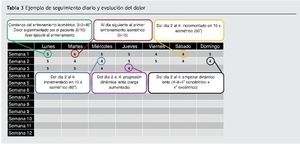
Este es un ejemplo de progresión, aunque puede variar dependiendo de los objetivos de cada paciente. Las metas son diferentes para un jugador de voleibol de élite y un luchador de fin de semana. El programa debe ser exclusivo para cada persona, ya que las necesidades de cada persona también son únicas. Las partes más exigentes de este programa solo se aplican al rendimiento de alto nivel de los deportes de competición (tabla 3).
1. En las primeras etapas mantenemos un trabajo isométrico diario: 4 a 5 isométricos, manteniendo 40 s (de 30 a 60 s) y descansando al menos 1 min y hasta 2 min entre cada uno, 3 veces al día. Las cargas altas proporcionan mejores resultados. La carga debe ser alta, pero evitar la fatiga muscular. La vibración muscular durante la ejecución del ejercicio significa que nos estamos acercando a la fatiga y que la carga es excesiva. El ejercicio debe detenerse en ese momento y tomaremos ese tiempo (que es 20, 30, 40 s o cualquier otra cantidad) como referencia para la progresión.
¿Siento dolor en las siguientes horas? No = mantengo y aumento gradualmente el tiempo de la contracción isométrica o la carga si permanezco por debajo o igual al nivel de dolor 4 durante 2 o 3 días. Sí = reduzco el tiempo de la contracción isométrica.
2. Progresión: empezar con ejercicios isotónicos lentos a días alternos. Cuatro series excéntrico-concéntricas lentas, 6-8 repeticiones de 4 s concéntrica + 4 s excéntrica. Aumentar la carga (2, 4, 6-12 kg). Descansar 30 s entre series. Una vez al día, a días alternos. Mantenemos el trabajo isométrico, alternando ejercicios dinámicos lentos (trabajo isométrico un día, trabajo dinámico lento al día siguiente; al siguiente día, ejercicio isométrico…).
¿Siento más dolor al día siguiente? No = aumento la carga con ejercicios dinámicos lentos cada 2 o 3 días, cuando me sitúo por debajo o igual al nivel de dolor 4 durante 2 o 3 días. Sí = reduzco la carga con ejercicios dinámicos lentos.
3. Luego aumento la velocidad con ejercicios funcionales cuando la fuerza de base es adecuada.
¿Siento más dolor al día siguiente? No = aumento la velocidad en los ejercicios funcionales cada 2 o 3 días cuando me sitúo por debajo o igual al nivel de dolor 4. Sí = reduzco la velocidad de los ejercicios funcionales.
Mantener los ejercicios de fuerza
4. Progresión: agregar ejercicios dinámicos rápidos cada 3 días. Tres series de contracción concéntrica-excéntrica rápida (explosivo), 6-8 repeticiones. Descansar 2 min entre series. Una vez al día, cada 3 días. Alternancia de trabajo dinámico rápido con trabajo dinámico e isométrico lento (un día dinámico rápido, al día siguiente dinámico lento, al otro día isométrico, luego otra vez dinámico rápido…).
¿Siento más dolor al día siguiente? Sí = reduzco el número de ejercicios de almacenamiento de energía. No = incremento la cantidad de ejercicios de almacenamiento de energía cada 5-6 días.
Mantener los ejercicios de fuerza.
Discusión
Las tendinopatías de Aquiles y rotuliana son las más comunes en las extremidades inferiores. No existe el tratamiento ideal para gestionar estas tendinopatías. Es preciso realizar más investigaciones para determinar cuál es la mejor estrategia terapéutica para ayudar a los pacientes que sufren de tendinopatías.
Por otro lado, hay una serie de programas de ejercicios eficaces para las tendinopatías de Aquiles y rotuliana. El entrenamiento excéntrico es el más utilizado. Primero fue presentado por Alfredson et al.53. Revisiones sistemáticas han evaluado los resultados de la carga excéntrica del tendón lesionado de tendinopatía, concluyendo que los resultados son prometedores, pero falta evidencia de alta calidad54,55.
Según nuestra experiencia, los resultados obtenidos por pacientes deportistas (profesionales y no profesionales) de un programa de ejercicio excéntrico aislado son mediocres.
Malliaras et al.16 realizaron una revisión sistemática de estudios que comparaban dos o más programas de carga de tendinopatía de Aquiles y rotuliana. Sus conclusiones recomiendan tener en cuenta los ejercicios excéntricos y concéntricos.
Hay estudios que recomiendan un programa de resistencia pesada lenta (Heavy Slow Resistance [HSR]) para tratar la tendinopatía de las extremidades inferiores56,57. Hay que tener en cuenta que el entrenamiento de ejercicio excéntrico produce una elongación lenta de la unidad musculotendinosa mientras está bajo carga, y el entrenamiento de resistencia lenta y pesada consiste en una serie de ejercicios en los que cada repetición se realiza lentamente (> 6 s) tanto en la fase excéntrica como en la concéntrica. En estos estudios, el programa HSR logró el mismo dolor y mejora de la función (puntuación VISA) que el programa excéntrico de Alfredson, pero con una satisfacción del paciente significativamente mayor en los 6 meses de seguimiento. Esta mejora clínica tuvo lugar con un aumento de colágeno en el grupo HSR. Estos datos nos permiten recomendar el programa HSR como una alternativa al entrenamiento excéntrico en la rehabilitación de la tendinopatía de Aquiles y rotuliana.
Se han recomendado ejercicios isométricos para reducir y tratar el dolor del tendón rotuliano35 y para iniciar la carga de la unidad musculotendinosa cuando el dolor limita la capacidad de realizar ejercicios isotónicos18. Se ha demostrado que un promedio de 5 repeticiones de 45 s de ejercicio isométrico del cuádriceps al 70% de la contracción voluntaria máxima reduce el dolor del tendón rotuliano después de 45 min del ejercicio, y esto también se relacionó con una reducción en la inhibición de la corteza motora del cuádriceps que se asoció con la tendinopatía rotuliana36.
Algunos autores recomiendan incluir actividades funcionales (como ejercicios de velocidad y salto) en los protocolos de rehabilitación de tendinopatía de pacientes deportistas, pero aún no se han implementado en la literatura científica58,59.
En este sentido, el protocolo de ejercicios progresivos presentado en este artículo tiene en cuenta los ejercicios isométricos y de fuerza (concéntricos y excéntricos). La innovación reside en la incorporación de ejercicios de fuerza funcional, velocidad y saltos para adaptar el tendón a la capacidad de almacenar y liberar energía. En nuestra experiencia clínica, la incorporación de estos ejercicios es muy importante para la rehabilitación de la tendinopatía rotuliana y de Aquiles en pacientes deportistas.
Conclusión
Este protocolo puede ser útil para mejorar los síntomas y la función de las tendinopatías de Aquiles y rotuliana. Hemos presentado los ejercicios y la progresión del protocolo que hemos estado usando en nuestra práctica clínica durante los últimos 7 años. Nuestros pacientes obtienen resultados positivos. Pero es solo un protocolo. Se precisan ensayos clínicos aleatorizados para demostrar su eficacia, idear un modelo adecuado de dosis-respuesta y determinar sus efectos a largo plazo.
Conflicto de intereses
Los autores declaran que no tienen ningún conflicto de intereses.
Apéndice A. Datos suplementarios
Los datos suplementarios asociados a este artículo se hallan en la versión en línea, en doi:10.1016/j.apunts.2017.11.005.
Recibido el 28 de julio de 2017;
aceptado el 27 de noviembre de 2017
* Autor para correspondencia.
Correo electrónico: amascaro.crb@telefonica.net (A. Mascaró).