Introducción: El número de personas que sobreviven a un accidente vascular cerebral aumenta cada año. Las personas con ictus presentan déficits neurológicos y un desacondicionamiento físico que compromete la capacidad para caminar, las actividades básicas de la vida diaria y la calidad de vida relacionada con la salud. El objetivo de este estudio fue determinar los efectos de un programa de rehabilitación multimodal de 12 semanas de duración, basado en ejercicios de intensidad baja-moderada, sobre la velocidad de deambulación, la resistencia al caminar y la adherencia a la actividad física.
Material y métodos: Estudio observacional de medidas repetidas. La intervención consistió en 24 sesiones de una hora de duración, dos días alternos por semana. Se reclutó un total de 31 participantes que se evaluaron al inicio, después de la intervención y a los seis meses.
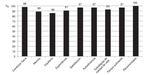
Resultados: Veinticinco participantes completaron el programa de rehabilitación. Al final de la intervención se detectaron mejoras significativas en la velocidad de deambulación (10MWT p ≤ 0,004), resistencia al caminar (6MWT p ≤ 0,000) y adherencia (minutos de caminata/día p ≤ 0,000). Estos resultados se mantuvieron a los seis meses. Los participantes manifestaron una satisfacción general con el programa de rehabilitación del 94% en relación con los siguientes ítems: condición física, capacidad para caminar, equilibrio, expectativas cumplidas, satisfacción con el programa, satisfacción con la autoeficacia, estrategias aprendidas para mejorar la calidad de vida, momento adecuado para participar en el programa y lo recomendarían a terceras personas.
Conclusiones: Promover la actividad física de intensidad baja-moderada puede ser una estrategia de rehabilitación interesante para los supervivientes de ictus.
Introduction: The amount of people who survive a stroke is increasing annually. Persons with stroke suffer neurological deficits and a physical deconditioning that compromise walking ability, basic activities of daily living and health-related quality of life. The aim of the study was to determine the effects of a 12-week multimodal low-moderate intensity exercise rehabilitation program on walking speed, walking endurance and adherence to physical activity.
Material and methods: An observational repeated-measures design was used. The intervention consisted of 24 sessions of 1 hour per session two alternative days a week. A total of 31 participants were recruited and were evaluated at baseline, post-intervention and at six months follow up.
Results: Twenty-five participants completed the rehabilitation program. Significant improvements were found at the end of the intervention and those were maintained at six months on walking speed (10MWT P ≤ .004), walking endurance (6MWT P ≤ .000) and adherence (walking min/day P ≤ 0.000). Participants reported an overall satisfaction with the rehabilitation program of 94%: fitness, walking capacity, balance, accomplished expectations, satisfaction with the rehabilitation program, satisfaction with self-efficacy, learned strategies to improve quality of life, adequate timing and would recommend the low-moderate intensity exercise rehabilitation program.
Conclusions: Promoting low-moderate intensity physical activity may be an interesting rehabilitation strategy for stroke survivors.
Introducción
La epidemiología global del ictus está cambiando rápidamente. Aunque las tasas de mortalidad por accidentes vasculares cerebrales han disminuido en todo el mundo en las últimas dos décadas, el número absoluto de ictus, referidos como personas que viven con las consecuencias de un accidente vascular cerebral, está aumentando. Durante el período 1990-2013 hubo un aumento significativo en el número absoluto de años de vida ajustados por discapacidad (AVAD) debido a un accidente vascular cerebral isquémico y hemorrágico1. La carga del accidente vascular cerebral es alta, y es probable que aumente en las próximas décadas como resultado del envejecimiento de la población. La inactividad física es el factor de riesgo más importante de la enfermedad cardiovascular (ECV) y del ictus2. Después de un ictus se recomienda promover un cambio de estilo de vida y se debe alentar la participación en programas de actividad física3. Las directrices recomiendan que los adultos logren al menos 150 min de intensidad moderada, como caminar a paso ligero, o 75 min de actividad aeróbica de intensidad vigorosa (o una combinación equivalente) por semana y realicen actividades de fortalecimiento muscular al menos dos días por semana4. Se sabe que el entrenamiento de alta intensidad (EAI) tiene efectos significativos en la recuperación del ictus5. Sin embargo, el EAI podría favorecer a largo plazo el riesgo de insuficiencia cardiovascular, de caídas y de pérdida de adherencia. Se han descrito asociaciones beneficiosas entre la actividad física de baja intensidad y los beneficios para la salud, como los factores de riesgo de ECV6,7. Se han descrito efectos notables en la reducción de los síntomas de la enfermedad con ejercicio terapéutico de intensidad baja a moderada8. En este contexto, el entrenamiento con ejercicio de intensidad de baja a moderada se considera una estrategia de rehabilitación sostenible y beneficiosa para estar protegido9.
Se producen beneficios adicionales con ejercicios más intensos, como EAI, pero el beneficio marginal es menor que el observado con aumentos de actividad física en niveles más bajos, como entrenamiento continuo de intensidad baja a moderada (por ejemplo, pasar de no hacer ejercicio a caminar 10 min/ día)10. Los beneficios de la actividad física se observan en todas las edades y grupos, incluidos los adultos mayores y las personas con discapacidades y enfermedades crónicas11,12. La actividad física reduce la mortalidad prematura, mejora los factores de riesgo de ECV (como la presión arterial alta y el colesterol alto) y reduce la probabilidad de enfermedades relacionadas con las ECV, incluido el ictus, la enfermedad coronaria y la diabetes mellitus tipo 2 (DM), y ataques cardíacos súbitos10. Después de un ictus se produce un desacondicionamiento aeróbico progresivo que dificulta la recuperación de la capacidad de andar y las actividades básicas de la vida diaria y que empeora el riesgo cardiovascular y la calidad de vida13. Aunque la actividad física es beneficiosa para la recuperación del ictus, los supervivientes a menudo no reciben recomendaciones de actividad física después del alta hospitalaria2. Las potenciales propuestas para mejorar esta situación incluyen programas de ejercicio de rehabilitación estructurado para pacientes ambulatorios que incluyen entrenamiento para caminar14 y entrenamiento de resistencia15. Numerosos estudios han demostrado la eficacia del ejercicio aeróbico16 y del entrenamiento de resistencia17. Se ha sugerido que el entrenamiento de resistencia en los supervivientes de un ictus puede mejorar la resistencia muscular, pero puede que no se convierta en una mejora funcional2. Por lo tanto, hay pruebas evidentes de que las intervenciones de ejercicio de rehabilitación favorecen el entrenamiento orientado a tareas específicas repetitivas dirigidas a los músculos que participan en un movimiento funcional con déficit (por ejemplo, para realizar el cambio de sentado a ponerse en pie o subir escaleras); los cambios musculares se activan con la tarea realizada18. Hay pocos datos sobre los efectos a largo plazo de los programas multimodales que incorporan el ejercicio aeróbico, complementados con entrenamiento orientado a la tarea y entrenamiento neuromotor (que incluye equilibrio y actividades tonicoposturales, flexibilidad, estiramientos dinámico y estático y respiración) a baja-moderada intensidad. Por lo tanto, el propósito de este estudio es investigar el impacto de un programa multimodal de rehabilitación con ejercicio de baja-moderada intensidad (Low-moderate Intensity Exercise Rehabilitation Program [LIERP]) adaptado a los supervivientes de ictus en la velocidad de caminar y la capacidad para caminar.
Material y métodos
Realizamos un estudio observacional con un diseño de medidas repetidas para evaluar los cambios en la velocidad y la capacidad de caminar después de un programa multimodal de rehabilitación de ejercicio de baja intensidad. Las valoraciones se realizaron al inicio del estudio, después de la intervención y a los seis meses de seguimiento. Para calcular el tamaño de la muestra, de acuerdo con la revisión de la literatura, el cambio del resultado principal se determinó en 0,175 m/s19; considerando un intervalo de confianza (IC) del 95%, la muestra requerida fue de 29 participantes (20% de pérdida ajustada). Treinta y un participantes fueron reclutados por el Hospital-Consorci Sanitari de Terrassa (Barcelona, España) durante el período de un año. Todos ellos habían sufrido un ictus y habían completado un programa de rehabilitación convencional.
Los criterios de inclusión fueron: diagnóstico de ictus isquémico o hemorrágico; ambos géneros; edad ≥ 18; clasificación funcional de la marcha (CFM) ≥ 3; índice de Barthel ≥ 45. Los criterios de exclusión fueron: deterioro cognitivo (mini examen de estado mental ≤ 24); ECV inestable (insuficiencia cardíaca aguda, infarto de miocardio reciente, angina inestable y arritmias no controladas)20,21; abuso de alcohol u otras sustancias tóxicas, y trastornos psiquiátricos descompensados que impidieran seguir una sesión de grupo.
Antes de inscribirse, los participantes se sometieron a una revisión médica para comprobar que no existían circunstancias que impidieran su participación en el programa, siguiendo las recomendaciones del American College of Sports Medicine (ACSM) para pacientes con ECV22 y las pautas de la American Heart Association (AHA) para supervivientes de un ictus20.
Todos los procedimientos experimentales se realizaron de acuerdo con la Declaración de Helsinki23. El estudio fue aprobado por el Comité de Ética e Investigación Clínica del HospitalConsorci Sanitari de Terrassa. Todos los participantes dieron su consentimiento informado por escrito para el estudio.
Medición de resultados
Velocidad de la marcha
La velocidad de la marcha se midió con el test de marcha de diez metros (10-Meter Walking Test [10MWT]). El test se estandarizó de acuerdo con las pautas post-ictus de las Locomotor Experience Applied Post-stroke Guidelines (LEAPS)24. Antes de caminar 10 m se concedió a los participantes una distancia de 2 m de calentamiento, y 2 m más después de los 10 m. Se registró el tiempo que comportaba caminar 10 m a un ritmo cómodo y a velocidad máxima. Cada medida se repitió dos veces y se calculó el promedio de las dos distancias en metros/segundo (m/s). Se determinó que las medidas de velocidad de la marcha eran altamente fiables y con una alta fiabilidad test-retest25.
Resistencia al caminar
La prueba de la marcha de seis minutos (6-Minute Walking Test [6MWT]) se desarrolló y validó originalmente como una prueba de consumo de oxígeno submáximo para personas con enfermedades cardíacas o pulmonares26. Se ha considerado como una medida de la capacidad aeróbica máxima27 El test 6MWT evalúa la distancia recorrida durante un período de 6 min y también se considera una medida clínicamente útil de la capacidad de caminar después de un ictus28. Se realizó sobre una pasarela recta de 25 m. La frecuencia cardíaca, la saturación de oxígeno y la presión arterial se midieron antes y después de la prueba. El test se estandarizó de acuerdo con las pautas de la American Thoracic Society29. Las propiedades clinométricas del 6MWT en personas después de un ictus han sido examinadas por varios autores. Se ha informado que era muy fiable en los colectivos de sujetos que viven con un ictus crónico y con una alta fiabilidad test-retest30.31.
Adherencia a la actividad física
La adherencia al LIERP se reportó al registrar el tiempo de caminata y el tiempo sentado. El registro se llevó a cabo mediante el cuestionario IPAQ32.
Satisfacción autoinformada de los participantes
Después de la intervención se administró a los participantes un cuestionario de satisfacción ad hoc autoinformado. El objetivo fue evaluar su satisfacción con el LIERP en relación con los beneficios obtenidos (mejora de la condición física, capacidad de caminar, equilibrio, expectativas y autoeficacia).
Procedimiento
Siguiendo la propuesta del ACSM33, nuestra intervención se clasifica como multimodal, ya que combina ejercicios aeróbicos, de resistencia y neuromotores, tales como: a) aeróbicos, que incluyen caminar a paso ligero, ejercicios con escalones y caminatas autónomas al aire libre/excursionismo; b) de resistencia, que incluyen entrenamiento orientado a la tarea contra la resistencia proporcionada por el peso corporal (resistencia a la gravedad), y c) neuromotores, que incluyen actividades tónico posturales, flexibilidad, estiramientos dinámico y estático y respiración. El LIERP se llevó a cabo en el Hospital-Consorci Sanitari de Terrassa y se realizó como un programa multimodal supervisado en la Unidad de Rehabilitación. Consistió en una intervención de 12 semanas de dos días alternos a la semana, en sesiones de una hora (24 sesiones en total). Los participantes practicaron ejercicio 120 min/semana, como se recomendó, a una intensidad baja-moderada en adultos sanos33. La intervención se realizó en grupos de 4 a 6 participantes con un fisioterapeuta que dirigía la sesión.
El programa multimodal fue adaptado a las características y capacidades de cada participante. Consistió en cuatro estaciones de trabajo:
1. Calentamiento y ejercicio aeróbico (25 min): bicicleta estática, caminar lo más rápido posible en un circuito con obstáculos, rampas, escaleras y suelo irregular.
2. Entrenamiento de resistencia y ejercicios orientados a la tarea (15 min) para fortalecer los grupos musculares que participan en diferentes tareas, realizados en series de 8 repeticiones:
a. Escalones: sesiones breves de subir escaleras para entrenar la tarea de subir escaleras.
b. De sentado a estar de pie: para entrenar la tarea de sentarse y levantarse de una silla.
c. Equilibrio de puntillas: para entrenar la fase de propulsión de la marcha.
3. Ejercicios neuromusculares (20 min):
a. Actividades de equilibrio tonicopostural (en el suelo y en superficies inestables).
b. Ejercicios de estiramientos.
4. Además, los participantes recibieron indicaciones sobre la ambulación progresiva diaria para lograr una alta tasa de adherencia. El objetivo fue alcanzar los niveles de actividad física recomendados por la Organización Mundial de la Salud (OMS)4 de 150 min/semana de actividad física moderada.
Para calcular la intensidad del ejercicio, estimamos la frecuencia cardíaca máxima (FCM) con la ecuación de 220-edad. A partir de las recomendaciones del ACSM21 y de la AHA20 para adultos mayores y supervivientes de un ictus, los participantes fueron entrenados para trabajar a una intensidad baja a moderada. Para garantizar el control óptimo de la frecuencia cardíaca durante los entrenamientos los participantes fueron monitorizados en la zona elegida de la frecuencia cardíaca (50-60% FCM). La monitorización se usó como una retroalimentación en un proceso de aprendizaje hacia la autorregulación. Los participantes también fueron entrenados para usar la escala de esfuerzo percibido de Borg34. El objetivo era lograr la autorregulación de los pacientes de su propio nivel de esfuerzo físico y mental, especialmente en aquellos que toman betabloqueadores, hormona tiroidea o que usan marcapasos. Los participantes fueron entrenados a una intensidad de 6-7/10 en la escala de Borg, con un esfuerzo autopercibido «difícil-severo» y períodos de descanso si era necesario. El fisioterapeuta preguntaba regularmente a los participantes cómo era de intenso el esfuerzo. Esta medida se usó en pacientes que habían sufrido infarto de miocardio al inicio del programa de rehabilitación cardíaca35,36. El objetivo era lograr la autoeficacia en el programa de ambulación en el hogar y, por lo tanto, la adherencia al programa de rehabilitación.
Al final de la intervención los participantes rellenaron un cuestionario de satisfacción. Después de la intervención se hizo un seguimiento de seis meses: se contactó a los participantes por teléfono mensualmente para promover el cumplimiento del LIERP y del programa de ambulación progresiva diaria. El objetivo era resolver cualquier problema o pregunta que pudiera surgir.
Análisis estadístico
Para el análisis de los datos se utilizó el paquete estadístico para las ciencias sociales (SPSS) versión 21.0 (SPSS Inc., Chicago, IL, EE.UU.). Los datos demográficos, clínicos y funcionales de los participantes se analizaron mediante estadísticas descriptivas: variables cuantitativas con la media, desviación estándar y rango (mínimo-máximo); se utilizaron frecuencias y porcentajes para definir variables cualitativas y dicotómicas. Se realizó un ANOVA de medidas repetidas sobre los datos. Los supuestos de normalidad, homogeneidad de varianza y esfericidad se cumplieron con la prueba de Kolmogorov-Smirnov. El intervalo de confianza (IC) se estableció en 95%. Un valor de p < 0,05 fue considerado estadísticamente significativo. El tamaño del efecto se estimó utilizando la d de Cohen para las variables cuantitativas de la siguiente manera: valores hasta 0,2, pequeño; 0,5-0,8, mediano, y > 0,8, grande37.
Resultados
Características de los participantes
Se inscribieron un total de 31 participantes. Se retiraron cinco (uno por haberse sometido a cirugía ocular y cuatro por dificultades de transporte). Veintiséis completaron la intervención, pero uno fue excluido tras haber sido diagnosticado de una enfermedad neurodegenerativa. La tasa de adherencia durante el programa de rehabilitación fue del 95,67% de las sesiones. Veinticinco participantes fueron evaluados al final de la intervención. Veinte completaron las tres evaluaciones. Cinco se retiraron (dos tenían problemas médicos y fueron ingresados en el hospital, uno no estaba interesado y dos no fueron localizados). No se observaron efectos adversos durante la intervención. Los datos sociodemográficos de los participantes fueron los siguientes: media de edad, 66 (± 11) años; había 19 (76%) hombres y 6 (24%) mujeres; 22 (88%) habían sufrido un ictus isquémico y 3 (12%) un ictus hemorrágico.
Variables de los resultados
La tabla 1 muestra los efectos del programa de rehabilitación con ejercicio multimodal sobre las medidas del resultado. Se observaron mejoras estadísticamente significativas en todas las variables.
Velocidad de la marcha
La velocidad de la marcha confortable, valorada con el 10MWT, mejoró significativamente al final de la intervención y se mantuvo seis meses después, con un aumento de 0,16 m/s al final de la intervención y 0,23 m/s a los seis meses de seguimiento (p ≤ 0,05).
Al final de la intervención se halló mejora de la velocidad en la marcha rápida (p ≤ 0,001) y se mantuvo seis meses después, con un aumento de 0,40 m/s al final de la intervención y de 0,44 m/s a los seis meses de seguimiento.
El efecto de la d de Cohen hallado a velocidad de marcha confortable y rápida entre la pre y la postintervención fue de tamaño mediano. A los seis meses de seguimiento el efecto a velocidad confortable fue grande, y medio a velocidad rápida.
Resistencia a la marcha
La resistencia a la marcha medida con el 6MWT aumentó significativamente (p ≤ 0,001) al final de la intervención y se mantuvo seis meses después, con un aumento de distancia en la caminata de 59,8 m al final de la intervención y de 43,5 m seis meses después. El tamaño del efecto de la d de Cohen fue grande después de la intervención y medio a los seis meses.
Adherencia a la actividad física
La adherencia a la actividad física se evaluó con el Cuestionario Internacional de Actividad Física (International Physical Activity Questionnaire [IPAQ]). Al iniciar la intervención, los participantes tenían un estilo de vida sedentario: el 28% de los participantes a lo largo del día solo caminaban por casa, permanecían sentados en casa o descansando en la cama. El 78% restante caminaban por el exterior solo distancias cortas con una intensidad baja de gasto energético. Al final de la intervención la situación había mejorado: todos los participantes caminaban fuera de casa por lo menos 30 min/día, con un aumento general del 80% min/día de la caminata. Seis meses después hubo una tendencia hacia el estilo de vida sedentario, con una disminución general del tiempo de caminata en relación con el inicio de la intervención. El tamaño del efecto de la d de Cohen durante la caminata fue grande después de la intervención y bajo a los seis meses. El tamaño del efecto de Cohen en el tiempo de sentado fue negativo, porque se refiere a la reducción del tiempo de sentado, y esto indica el efecto positivo de la intervención.
Satisfacción autorreportada por los participantes
Los participantes manifestaron una satisfacción general con el LIERP del 94% (condición física, habilidad para caminar, equilibrio, expectativas cumplidas, satisfacción con el programa de rehabilitación, satisfacción con la autoeficacia, estrategias aprendidas para mejorar la calidad de vida, tiempo suficiente y recomendarían el LIERP) (fig. 1).
Figura 1. Satisfacción autorreportada de los participantes.
Discusión
El principal hallazgo de este estudio es que la aplicación de la LIERP en la fase subaguda y crónica del ictus se asocia con un aumento estadísticamente significativo y clínicamente relevante de la velocidad y la distancia de la caminata. Según lo sugerido por Ivey y Macko13, los supervivientes de ictus experimentan una severa degradación de la condición física, por lo que pequeñas mejoras de la condición física podrían mejorar notablemente la resistencia al caminar. Un incremento de la velocidad de la marcha en el 10MWT de 0,175 m/s o más, en personas con ictus sometidas a rehabilitación ambulatoria, se ha estimado como una mejora significativa de la capacidad para caminar19. Un cambio de la distancia de la caminata de 30,1 m ha sido considerado como una diferencia clínicamente importante en el 6MWT38. Esto coincide con los resultados obtenidos en este estudio: el aumento en la velocidad de la marcha y la distancia de la caminata al final de la intervención permite a los participantes una deambulación funcional por el exterior. Al comienzo de la intervención los participantes tenían un estilo de vida sedentario y a lo sumo participaban en actividades de bajo gasto energético, como caminar por el exterior pequeñas distancias a una velocidad de marcha baja. Al final de la intervención todos los participantes podían caminar independientemente por el exterior distancias más largas a una velocidad de marcha más rápida. Estos resultados, además, se mantienen a los seis meses de seguimiento, lo que indica una buena adherencia al programa. Los resultados sugieren que las altas tasas de adherencia logradas en el programa LIERP pueden haber conducido a mejorar la velocidad de marcha y la resistencia al caminar. Estos hallazgos justifican la importancia de considerar los factores predictivos más destacados de la adherencia al ejercicio. Este punto es especialmente importante entre los ancianos que padecen un ictus, por ser los que registran menor adherencia. Nuestro estudio coincide con las recomendaciones del Department of Health Services de Estados Unidos, que sugiere que aumentar la actividad física a niveles de intensidad más bajos (pasar de nada a caminar 10 min/ día) es beneficioso10. La intensidad baja-moderada del programa podría haber facilitado el compromiso de los participantes con el programa de deambulación en el hogar, la reducción de la inactividad y la satisfacción general con el programa. Como concluyó English, es importante reducir el tiempo de estar sentado para reducir el riesgo cardiovascular y mejorar la recuperación del ictus39. Por lo tanto, a los seis meses de seguimiento, se observa una tendencia hacia una reducción del tiempo de caminar comparable a estudios similares40. Se ha reportado que las personas con discapacidades tienen una calidad de vida más baja debido a la debilidad física y la inmovilidad y que el ejercicio regular facilita una mejor calidad de vida41. Por tanto, es importante establecer estrategias para fomentar la actividad física en personas con discapacidades, como los supervivientes de un ictus. Especialmente sería muy significativo establecer estrategias de promoción para las personas que todavía no sienten la necesidad de la actividad física. El LIERP es una intervención de rehabilitación multimodal dirigida a promover un estilo de vida saludable como una prevención secundaria para los supervivientes de un ictus en fase crónica. La innovación de este estudio es que demuestra que la actividad física de intensidad baja a moderada mejora la capacidad funcional de los supervivientes de ictus. Está dirigido a diferentes aspectos de la condición física: aeróbicos, tarea orientada al fortalecimiento de los músculos implicados en las funciones dañadas (sentarse y mantenerse en pie, subir escaleras y la fase de propulsión de la marcha) y equilibrio para promover un reaprendizaje de la función dañada y trasladar los beneficios a las actividades de la vida diaria. Teniendo en cuenta la inactividad física y la disminución funcional después del ictus42, la modalidad del programa de ejercicios multimodal de intensidad baja-moderada facilita la adherencia a largo plazo, reduce el estilo de vida sedentario y actúa como prevención secundaria del ictus. A pesar del hecho de que a los seis meses hubo una tendencia a disminuir el tiempo de andar, creemos que la intensidad baja a moderada permite personalizar la intensidad de los ejercicios para adaptarse a las necesidades individuales de los participantes y promover la adherencia a largo plazo. Esto coincide con otros autores que concluyen que es posible mejorar la recuperación mediante intervenciones multimodales en la fase crónica después de un ictus43. Este es un protocolo de entrenamiento de amplio rango destinado a mejorar la movilidad física erguida de personas con ictus. Además, es una intervención grupal muy eficiente en términos de recursos de personal porque involucra a un solo terapeuta que dirigió una sesión con 4-6 participantes.
La principal limitación del presente estudio es la falta de un grupo control, ya que las mejoras al final de la intervención podrían deberse en parte a una recuperación espontánea. En posteriores estudios serían precisos ensayos aleatorios para confirmar los beneficios de los programas multimodales de rehabilitación con ejercicio de baja a moderada intensidad.
La muestra es pequeña debido a la dificultad de reclutar participantes, ya que tuvieron dificultades de transporte para ir a la unidad de rehabilitación por su cuenta. Esto puede reducir la generalización de los resultados. Dada la dificultad de reclutar muestras más grandes en un solo centro, sería interesante en futuras investigaciones realizar ensayos aleatorizados multicéntricos y explorar los efectos del ejercicio multimodal de los programas de rehabilitación sobre la calidad de vida.
Conclusión
La actividad física es un componente importante del proceso de rehabilitación. El ejercicio físico de intensidad baja a moderada se asocia con una mayor velocidad de la marcha, resistencia al caminar y adherencia a la actividad física Se deberían implementar programas de ejercicios para la comunidad de personas que han sufrido un ictus y estrategias de rehabilitación autogestionadas para mantener los logros alcanzados en los programas de rehabilitación y la adherencia a los programas de entrenamiento.
Financiación
No se ha recibido ninguna beca ni subvención para realizar este trabajo.
Conflicto de intereses
Los autores declaran que no tienen ningún conflicto de intereses.
Agradecimientos
Los autores agradecen a la Unitat de Rehabilitació del Hospital-Consorci Sanitari de Terrassa y a la Dra. Teresa Pomés.
Recibido el 15 de mayo de 2018;
aceptado el 4 de septiembre de 2018
* Autor para correspondencia.
Correo electrónico:MGrauP@CST.CAT (M. Grau-Pellicer)