Aunque muchos autores la consideran una osteonecrosis, la enfermedad de Müller-Weiss es una displasia del escafoides tarsiano producida en la infancia, pero que se mantiene asintomática hasta la edad adulta. La fisiopatología es debida a un retraso en la osificación, asociado a una compresión de la porción lateral del escafoides tarsiano por el astrágalo lateralizado y en varo. El compromiso suele ser bilateral y simétrico.
Although many authors consider Müller- Weiss syndrome as a osteonecrosis, it is a navicular dysplasia occurring in childhood that remains asymptomatic until adulthood. It is caused by a delay in the ossification of the navicular associated with the compression of the lateral portion of the tarsal navicular by the talus that is shifting laterally and in varus. There is usually bilateral and symmetrical involvement.
Aunque muchos autores consideran una osteonecrosis la enfermedad de Müller-Weiss, es una displasia del escafoides tarsiano producida en la infancia, pero que se mantiene asintomática hasta la edad adulta1.
El escafoides tarsiano es el hueso del tarso que se osifica más tardíamente, normalmente durante el primer año en las niñas y al segundo año en los niños1.
Está situado en el vértice del arco longitudinal interno, formando parte esencial de la biomecánica de la columna interna del esqueleto del pie. Su vascularización depende de ramas de la arteria plantar medial y dorsal del pie, dando una buena irrigación a las partes medial y lateral, quedando, sin embargo, la parte central relativamente avascular2.
Hay 2 condiciones necesarias para el desarrollo de esta enfermedad, que son el retraso en la osificación del escafoides tarsiano y la transferencia lateral de carga, que ocurre cuando la articulación subastragalina se encuentra en varo, lo que lleva a una compresión del aspecto lateral del escafoides. Un primer radio corto también favorece está condición1, 3, 4.
La osificación podría estar retrasada por circunstancias como son los cuadros de malnutrición durante el desarrollo infantil, endocrinopatías (déficit de hormona del crecimiento, hipotiroidismo), etc.3, 5.
Muchos pacientes desarrollan dolor insidioso en el medio pie de características mecánicas. En ocasiones, un traumatismo puede precipitar la aparición de un dolor agudo. La incidencia es mayor en la cuarta o quinta década de la vida, siendo más frecuente en las mujeres1, 3.
En la exploración física la presencia de un pie plano con retropié paradójico en varo es el hallazgo característico1, 3.
Para establecer el diagnóstico es indispensable realizar un estudio radiológico de ambos pies y tobillos en proyecciones dorsoplantar y lateral en carga. Algunos autores proponen las proyecciones oblicuas en rotación interna4.
Los hallazgos tempranos son alteraciones del hueso subcondral con una combinación de áreas escleróticas y osteopénicas. En fases avanzadas se produce un colapso de la porción lateral del escafoides, comprimido entre el astrágalo y las cuñas, adoptando la típica forma en «coma». En estadios más avanzados el escafoides aparece aplanado y puede encontrarse un trazo oblicuo de delante atrás y de arriba abajo. La pérdida de congruencia articular astragaloescafoidea y escafocuneana conlleva a la aparición de una artrosis4.
La tomografía computarizada no es la exploración de elección en el diagnóstico. Su utilidad probablemente radica en la evaluación de casos no concluyentes o ante la sospecha de fractura de estrés. La resonancia magnética es una prueba sensible y específica3, 4.
El pronóstico de esta entidad no es bueno. Sin tratamiento presenta una evolución crónica y progresiva hacia el colapso, con deformidad, fragmentación y migración del escafoides. Finalmente se desarrolla un pie plano y artrosis astragaloescafocuneana precoz secundaria1, 4.
El tratamiento generalmente es conservador mediante inmovilización cuando el dolor está presente y el uso de plantillas para corrección del varo y descarga del arco interno3, 4. En estadios avanzados muchos autores optan por el tratamiento quirúrgico que va desde la artrodesis astragaloescafocuneana hasta la osteotomía valguizante1, 4, 6, 7.
Caso clínicoSe trata de un varón de 13 años de edad, practicante de fútbol desde los 5 años, actualmente en categoría infantil y con una carga horaria de 7 h a la semana. Como único antecedente de interés presentaba un déficit de hormona de crecimiento diagnosticado y tratado 5 años atrás.
Consultó en el servicio médico por dolor en el pie izquierdo acompañado de impotencia funcional en el contexto de una contusión durante un partido. A la exploración física presentaba una marcha antiálgica, pies planos y retropié paradójico en varo, dolor a la palpación a nivel de cúpula astragalina, mediopié y tarso.
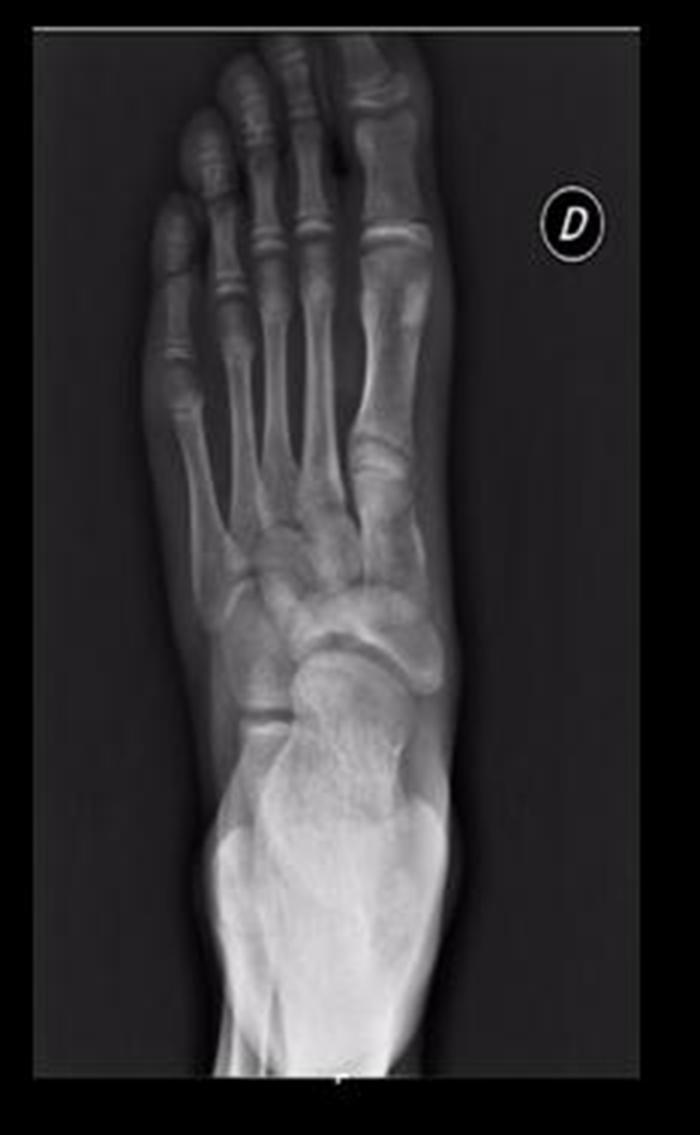
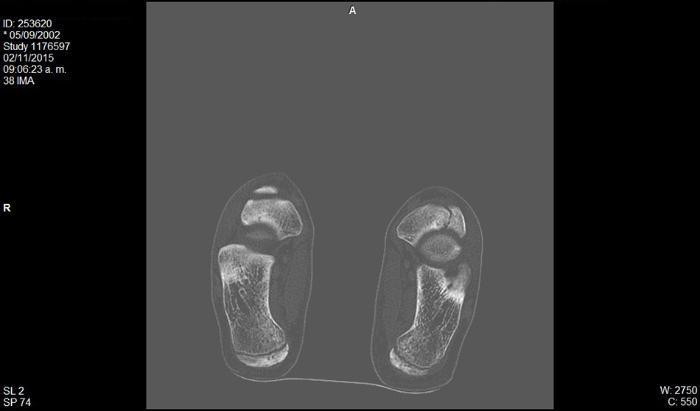
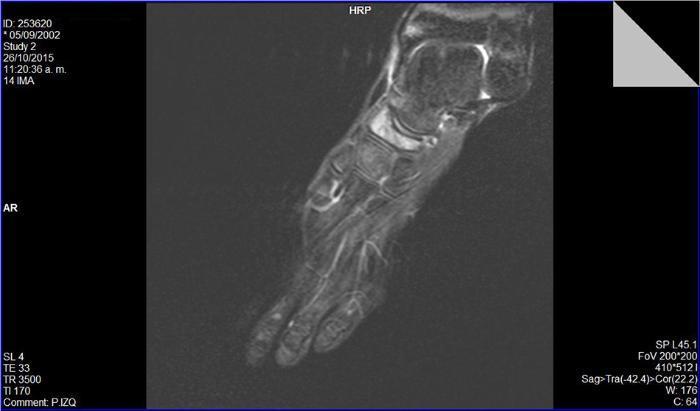
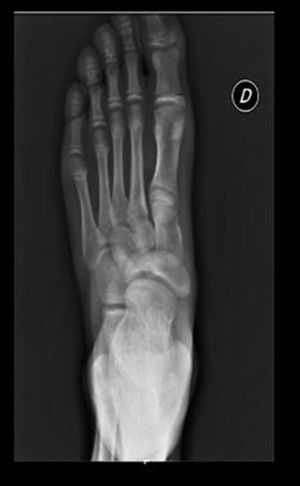
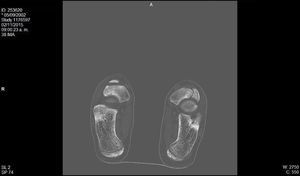
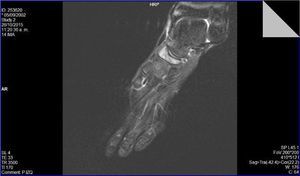
Se realizaron radiografías en proyecciones anteroposterior y oblicua, que mostraron un primer radio corto y esclerosis del escafoides tarsiano con aplanamiento anteroposterior, y un acuñamiento del aspecto lateral dando una morfología en forma de «coma» (Figura 1). En la proyección lateral se observó un trazo de fractura de 45° de inclinación. Con estos hallazgos se suspendió la actividad deportiva y se mantuvo en descarga durante 4 semanas. Se realizaron una resonancia magnética y una tomografía computarizada. La tomografía mostró un trazo de fractura en el escafoides izquierdo y signos de lesión osteocondral (Figura 2). La resonancia mostró un extenso edema intraóseo del escafoides tarsiano, aplanamiento del aspecto lateral, un área con marcada alteración de señal sugestivo de osteonecrosis y una imagen lineal de morfología cóncava que afectaba el aspecto dorsal y lateral del escafoides (Figura 3).
Figura 1. Radiografía anteroposterior: alteración en la morfología del escafoides tarsiano en forma de «coma». Primer metatarsiano corto.
Figura 2. Tomografía computarizada, corte coronal: alteración de la morfología del escafoides tarsiano. Se observa varo del retropié.
Figura 3. Resonancia magnética: secuencia potenciada en T2 con saturación grasa. Alteración en la morfología del escafoides tarsiano, con edema medular en el escafoides.
Con todo lo anterior el diagnóstico fue compatible con una enfermedad de Müller-Weiss. Se completó el estudio con una gammagrafía, que fue negativa en las 2 fases estudiadas.
Se valoró conjuntamente con un especialista en enfermedad del pie. Se prescribieron ortesis plantares para corregir el varo del retropié y dar soporte al arco plantar interno.
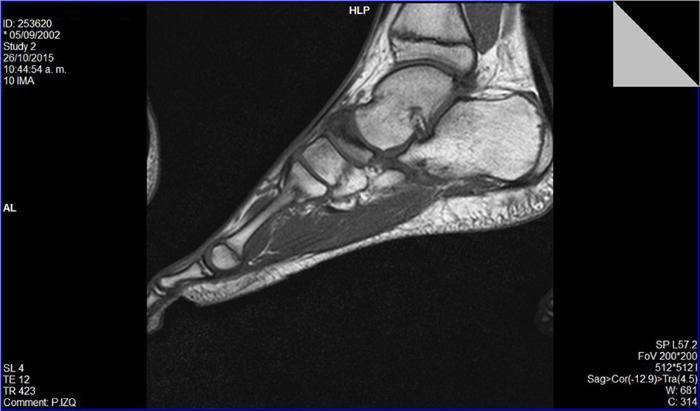
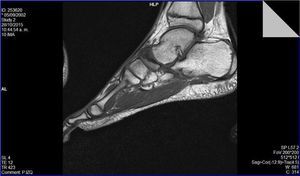
Una vez asintomático se inició de forma progresiva y controlada la actividad física. Inicialmente carrera en cinta desgravada, posteriormente en circuitos en campo para finalmente incorporarse a la rutina del equipo sin incidencias (Figura 4).
Figura 4. Resonancia magnética: secuencia potenciada en T1. Alteración en la morfología del escafoides tarsiano, con cambios artrósicos astragaloescafoideos.
DiscusiónLa enfermedad de Müller-Weiss es una entidad poco conocida. En nuestro caso el estudio se hizo como consecuencia de la contusión y el dolor secundario, siendo el diagnóstico de la enfermedad de Müller-Weiss un hallazgo fortuito.
En los últimos años se han descrito casos de enfermedad de Müller-Weiss en atletas profesionales. Posiblemente el número creciente de deportistas de edad immadura, asociado a otros factores, podría también causar un retraso en la osificación del escafoides tarsiano. En el caso de nuestro futbolista, el historial deportivo asociado el déficit de hormona de crecimiento, en el contexto biomecánico comentado, son los posibles factores que contribuyeron a la génesis de la enfermedad.
La enfermedad de Müller-Weiss debe sospecharse en pacientes que se presentan con pie plano, retropié paradójico en varo y dolor crónico.
Los hallazgos radiográficos son indicativos de esta entidad y su diagnóstico no es excluyente con otros diagnósticos, como la fractura de estrés.
El tratamiento llevado a cabo fue inicialmente con el objetivo de disminuir el edema óseo generado por la contusión, y posteriormente el uso de ortesis para corregir el factor biomecánico.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Agradecimientos
Queremos agradecer al Dr. Ramón Viladot por su colaboración en este caso.
Recibido 1 Abril 2016
Aceptado 2 Mayo 2016
Autor para correspondencia. david.dominguez@fcbarcelona.cat